Copy link
Gastrosquisis y Onfalocele
Last updated: 09/23/2024
Puntos Clave
- La gastrosquisis y los onfaloceles representan defectos congénitos de la pared abdominal más comunes en recién nacidos.
- Se difieren en su presentación y localización en relación al cordón umbilical.
- El tiempo y la estadificación de la reparación dependen de la severidad y la afectación multiorgánica de la lesión.
- El manejo anestésico requiere atención especial en el control de la temperatura, manejo de la glucemia, volumen y pérdidas sanguíneas, manejo del dolor y comprensión de la fisiología cardiovascular y respiratoria.
Definiciones y Diferencias
Gastrosquisis
- La gastrosquisis es un defecto de todo el espesor de la pared abdominal que usualmente se presenta al lado derecho del ombligo. Una variante del defecto al lado izquierdo del ombligo puede ocurrir, pero es muy inusual.1,2
- Una cantidad variable de intestino y otros órganos abdominales se pueden herniar por el defecto sin un saco membranoso que los cubra.
- La inserción del cordón umbilical no se ve afectada.
- 10 a 20% de los casos se acompañan de anomalías asociadas. Las más significativas de estas son anomalías gastrointestinales como estenosis o atresia intestinal. Otras anormalidades frecuentes pueden ser la criptorquidia o el divertículo de Meckel.
- Las anormalidades cromosómicas son infrecuentes.
- El pronóstico depende del estado del paciente y la cantidad de intestino herniado. El porcentaje de sobrevivencia es mayor de un 90%.1
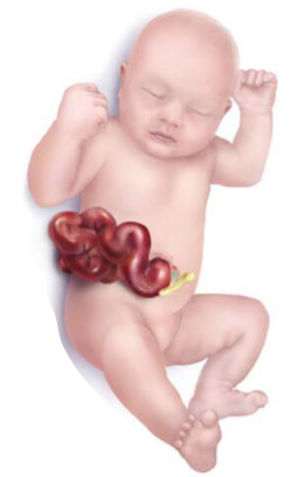
Figura 1. Gastrosquisis. Contenido abdominal herniado a través de la pared abdominal anterior sin cobertura por un saco membranoso. El cordón umbilical se implanta directamente en el ombligo. Fuente: Centers for Disease Control and Prevention, National Center on Birth Defects and Developmental Disabilities.
Onfalocele
- El contenido abdominal que se hernia a través del defecto está cubierto por una membrana. El tamaño del defecto y la cantidad de contenido herniado es variable.2
- El cordón umbilical suele encontrarse adherido a las membranas del onfalocele.
- El onfalocele tiene una incidencia de anomalías asociadas del 50-75% mientras que en la gastrosquisis solo se presentan en un 15% de los casos.3
- La presencia de múltiples anomalías suele asociarse con un óbito fetal.
- Las cardiopatías congénitas suelen estar presentes en el 30-50% de los casos; la comunicación interauricular y la Tetralogía de Fallot suelen ser las más frecuentes.
- Puede formar parte de patrones sindrómicos:
- Beckwith-Wiedemann
- Marshal-Smith
- Meckel Gruber
- Pentalogía de Cantrell
- Las anomalías cromosómicas se presentan con frecuencia (trisomías 13, 14, 15, 18, 21)
- El pronóstico depende de la severidad de las anomalías asociadas; el rango de sobrevivencia es entre 40-70%.4
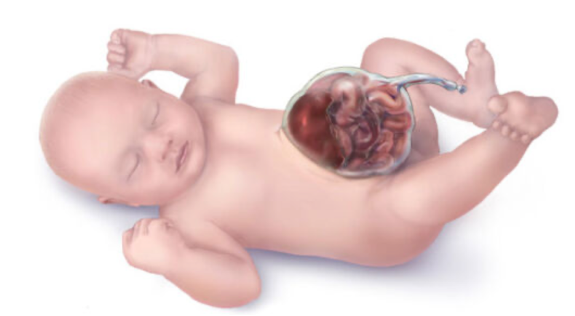
Figura 2. Onfalocele. Vísceras abdominales herniadas fuera de la cavidad abdominal pero contenidas dentro de un saco membranoso al cual se adhiere el cordón umbilical. Fuente: Centers for Disease Control and Prevention, National Center on Birth Defects and Developmental Disabilities.
Diagnóstico
- Los defectos de la pared abdominal se pueden diagnosticar por medio de ultrasonido durante la evaluación prenatal. El ultrasonido prenatal tiene una alta especificidad (95%) pero una baja sensibilidad (60-75%) debido a la variabilidad en el posicionamiento del bebé y las habilidades del ultrasonografista.1
- La alfa feto proteína (AFP) materna puede encontrarse elevada en casos donde existe un defecto de la pared abdominal. La gastrosquisis suele presentarse con niveles más elevados de AFP en comparación con el onfalocele.1
- Epidemiología, embriología y fisiopatología
- La gastrosquisis ocurre en 3-4/10,000 nacimientos.1
- El onfalocele ocurre en 1.5-3/10,000 nacimientos.1
- Ambos defectos ocurren naturalmente de forma espontánea, pero casos raros de predisposición genética han sido descritos.
- Embriológicamente se considera que los defectos de la pared abdominal ocurren cuando el tracto intestinal migra fuera de la cavidad abdominal hacia el cordón umbilical durante la sexta semana de gestación y posteriormente hay una falla en el retorno del intestino a la cavidad abdominal durante la décima a decimosegunda semana de gestación.2
- La gastrosquisis se considera que se debe a un desarrollo anormal de la arteria onfalomesentérica y de la vena umbilical derecha que producen una isquemia de la pared abdominal que conlleva a una degeneración y fallo en el cierre de la misma.3
- En el onfalocele, el intestino falla en retornar a la cavidad abdominal y se mantiene dentro del cordón umbilical, probablemente debido a una alteración en la migración de los pliegues laterales que forman la pared abdominal.3
Manejo Prenatal
- La gastrosquisis se considera un embarazo de alto riesgo con alta probabilidad de complicaciones prenatales:2
- Restricción del crecimiento intrauterino
- Óbito fetal
- Parto prematuro
- La gastrosquisis tiene un alto riesgo de lesión intestinal, vólvulo, oligohidramnios, asfixia fetal y muerte. Se suele considerar una evacuación temprana del producto antes de que sucedan las complicaciones.1
- En general se prefiere el nacimiento por cesárea en ambos tipos de defecto para prevenir un mayor daño al intestino, a otros órganos herniados (ruptura hepática) y la distocia del trabajo de parto.2-4
- En cuanto al manejo quirúrgico, para ambos defectos, el objetivo es lograr reducir el contenido herniado dentro del abdomen y cerrar la fascia y la piel de la pared abdominal.1,4
- Variables que afectan el abordaje terapéutico:
- El tamaño del defecto
- El tipo de defecto
- El tamaño del bebe
- La presencia de comorbilidades y anomalías asociadas
Gastrosquisis
- Posterior al nacimiento y estabilización inicial del neonato, las vísceras expuestas se cubren con compresas bañadas en solución salina y se envuelven con un forro de plástico transparente.1 Esto ayuda a disminuir las pérdidas insensibles de líquidos y las pérdidas de calor que pueden degenerar de trastornos metabólicos.4
- Las opciones para la reparación quirúrgica incluyen el cierre primario, que generalmente se suele intentar dentro de las primeras 24 horas, versus la colocación de un silo para una reducción diferida.3
- Durante la intervención quirúrgica, las asas intestinales se inspeccionan por evidencias de atresia, necrosis o compromiso vascular.
- En los casos en que se opte por un cierre diferido con colocación de silo, la reducción de las asas intestinales se hace gradualmente en la medida que el edema intestinal disminuye, con el objetivo de realizar una reducción completa en el lapso de 7 a 10 días.1
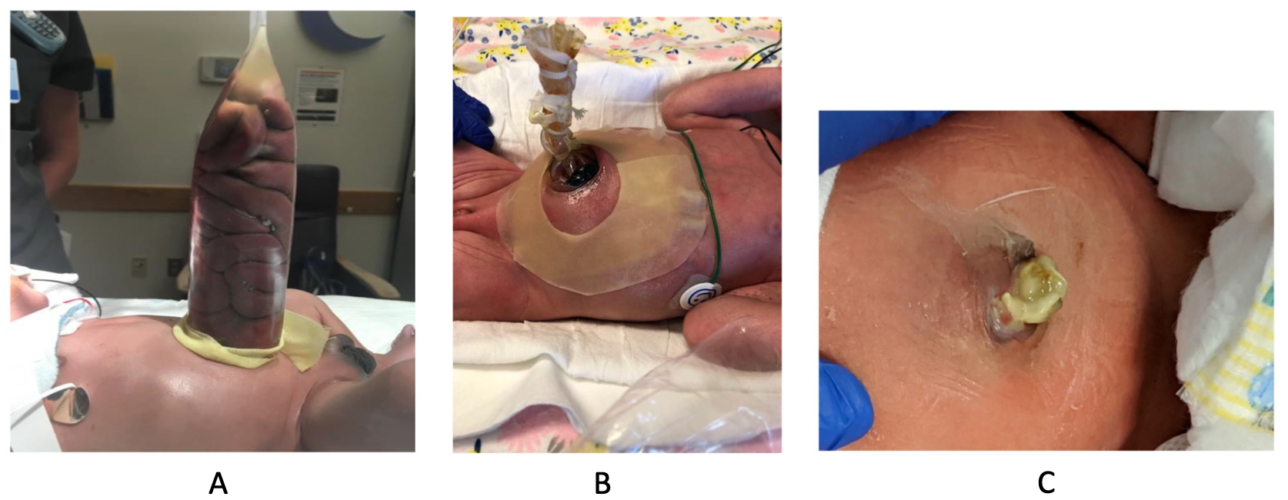
Figura 3. Reducción diferida de la Gastrosquisis. A. Las asas intestinales se colocan dentro de un silo. B. Reducción seriada de las asas intestinales. C. Cierre primario de gastrosquisis sin sutura. Fuente: Bhat V, Moront M, Bhandari V. Gastroschisis: A state-of-the-art review. Children (Basel). 2020l 7(12): 302. CC BY 4.0. Link
Onfalocele
- La estabilización inicial y el manejo médico es similar a la de los pacientes con gastrosquisis.
- La cobertura del saco ayuda a proveer mayor protección a los contenidos herniados:1,4
- Sin embargo, no existe urgencia de realizar una reparación quirúrgica si la membrana está intacta.
- Cubrir el defecto ayuda a temporizar la reparación para realizar una adecuada valoración y descartar otras anomalías congénitas asociadas.
- Cierre primario versus epitelización del saco:
- Si el cierre primario no es factible, se permite optar por la epitelización del saco.
- La sulfadiazina de plata se aplica sobre la membrana del saco para favorecer la epitelización.
- Luego de varias semanas se intenta la reducción del contenido abdominal y posteriormente se realiza la reparación de la hernia ventral residual.1
- El cierre se puede realizar dentro de 6 a 12 meses.
Manejo Anestésico
Consideraciones Preoperatorias
- Hemograma completo más tipaje sanguíneo previo a cirugía; las pérdidas hemáticas suelen ser pocas, pero existe la posibilidad de realizar transfusiones sanguíneas para defectos grandes.
- Química sanguínea con corrección de alteraciones electrolíticas previo a la cirugía.
- Descartar anomalías congénitas asociadas (cardíacas, renales, musculoesqueléticas).
- El manejo quirúrgico debe retrasarse hasta que todas las alteraciones hidroelectrolíticas, hemodinámicas y cardio-respiratorias sean estabilizadas.1,4
- Se debe colocar una sonda nasogástrica para descomprimir el estómago.3
Consideraciones Intraoperatorias
- Monitorización estándar segunda la Sociedad Americana de Anestesiología. Se resalta la importancia del monitoreo de la temperatura:
- Por la naturaleza del defecto, se puede anticipar una significativa pérdida insensible de líquidos y pérdida de calor.
- Inducción Anestésica
- El bebé se debe colocar en una leve angulación anti Trendelenburg a modo de favorecer que las vísceras herniadas se desplacen lejos del tórax.
- Se deben utilizar estrategias para inducción de secuencia rápida para reducir el riesgo de broncoaspiración; existe un riesgo elevado en ambos defectos.4
- Existe un alto riesgo de desaturación durante la inducción anestésica por múltiples factores asociados como la presencia de hipoplasia pulmonar, inmadurez alveolar y aumento del consumo de oxígeno por parte del neonato.4
- Mantenimiento
- Se puede utilizar una combinación de anestésicos inhalados o intravenosos para el mantenimiento anestésico.
- Evitar el uso de óxido nitroso por su capacidad de distender las vísceras huecas.
- La relajación muscular va a facilitar el cierre de la cavidad abdominal y la ventilación.
- El cierre primario del defecto puede ocasionar una disminución de la excursión diafragmática, compresión pulmonar y aumento de las presiones en la vía aérea. En este caso, la discusión con el cirujano es importantísima y una valoración de la presión intra abdominal es fundamental para evitar el desarrollo de un síndrome compartimental abdominal.
- Acceso
- El bebé idealmente se debería recibir con un acceso intravenoso periférico funcional. De lo contrario, se debe asegurar un acceso venoso periférico previo a la inducción anestésica. El acceso intravenoso debe ser suficiente para una adecuada reanimación.
- Un catéter arterial podría ayudar con el manejo hemodinámico y la toma de gases arteriales, pero no suele utilizarse de rutina.
- La colocación de un catéter venoso central se puede considerar para optimizar la fluidoterapia y el uso de nutrición parenteral en el postoperatorio.4
- El clínico debe monitorizar el volumen intravascular y considerar su restitución según la estimación de pérdidas sanguíneas, cuantificación de la diuresis y la presión arterial.4
- Monitoreo estricto de la glucemia y corregir según sea necesario.4
Consideraciones Postoperatorias
- El paciente debe ser trasladado a la Unidad de Cuidados Intensivos Neonatales para monitoreo de la función respiratoria y cardiovascular. La mayoría de estos neonatos van a requerir ventilación mecánica en el postoperatorio inmediato.4
- Se debe monitorizar la presión intraabdominal. Un aumento de la presión intraabdominal se puede traducir en insuficiencia respiratoria e isquemia de los órganos intraabdominales.1,4
- Iniciar la nutrición por vía oral se ha asociado con una disminución en los días de dependencia a la nutrición parenteral, menor estadía intrahospitalaria y en una disminución del riesgo de infecciones.4
- Continuar el monitoreo estricto del balance hidroelectrolítico.
Preguntas
Responde preguntas aquí.
References
- Ledbetter DJ. Congenital abdominal wall defects and reconstruction in pediatric surgery. Surg Clin North Am. 2012;92(3):713-27. PubMed
- Ledbetter DJ. Gastroschisis and Omphalocele. Surg Clin North Am. 2006;86(2):249-60. PubMed
- Cristiani F, Lauber C. Urgencias Neonatales. En: Cristiani F, Motta P. Anestesia Pediátrica. Montevideo, Uruguay; BiblioMédica Ediciones; 2022; pg. 107-109
- Roberts RJ, Lukula D, Sandler A. Anesthetic and surgical dilemmas during repair of congenital abdominal wall defects – gastroschisis/omphalocele in newborns. In: Verghese, ST, Kane TD. (eds) Anesthetic Management in Pediatric General Surgery. Springer, Cham. Link
Copyright Information

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.